Питання 1. Коли ви перевіряєте рівень глюкози в крові?
Питання 1. Коли ви перевіряєте рівень глюкози в крові?
Дуже важливо з’ясувати, чи дійсно пацієнт контролює рівень глюкози в крові кожного дня. В Консенсусі Американської діабетичної асоціації (ADA) при розгляді впливу глікемічного контролю на ускладнення діабету, акцентують на важливості самоконтролю пацієнтів для ефективної терапії. Лише за допомогою регулярних вимірювать пацієнтами своєї глікемії можливо оцінити індивідуальну реакцію на лікування та зрозуміти, чи досягаються глікемічні цілі, а також попередити гіпоглікемію, змінити раціон чи фізичні навантаження. Для лікаря ж результати регулярного самоконтролю глюкози є дуже корисними для корекції призначення ліків та доз. А хіба не цікаво розуміти, як впливає на глікемію, наприклад, стрес або хвороба?1 І навіть робота за комп’ютером!
Магда Хавас, професор Трентського Університету Канади вже багато років вивчає вплив різних випромінювань на організм. Вона, зокрема, мала на меті довести, що комп’ютер негативно впливає на рівень глюкози в крові. Марга наводить приклад 51-річного чоловіка з діабетом 2-го типу без лікування, який взяв участь у її експериментах. Він вимірював свої цукри підчас роботи за ПК, та зафіксував підвищення їх рівня, а також миттєве падіння на 0,11 ммоль / л, щойно він вставав з-за комп’ютера.2
Тож, за рішенням лікаря, вимірювати глікемію при діабеті 1-го типу може бути необхідно від 4 до 10 разів на добу (перед їдою та перекусами, до та після тренування, перед сном, а іноді вночі, частіше – підчас хвороби, при зміні розкладу дня та під час прийому нових препаратів). Пацієнтам з діабетом 2-го типу рекомендований моніторинг цукрів кілька разів на день, в залежності від виду використовуваного інсуліну чи таблетованих препаратів. Вимірювання, зазвичай, рекомендується натще, після їди та перед сном, якщо пацієнт робить кілька ін’єкцій інсуліну в день. Якщо використовується тільки інсулін тривалої дії, може знадобитися вимірювання лише натще, перед сніданком і вечерею.3
Так, звичайно, зі свого боку лікар має призначати різні додаткові дослідження і, в першу чергу, глікований гемоглобін, HbA1C, який вважається «золотим стандартом» планового ведення діа-пацієнта та ключовим маркером розвитку довгострокових діа-ускладнень у людей з діабетом типу 1 і 2. Крім того, HbA1C також використовується в якості первинної кінцевої точки для багатьох досліджень. Таким чином лікар вимірює середню глікемію за попередні 3 місяці, що дає йому можливість визначити ефективність лікування та досягнення метаболічного контролю. Частота тестування має визначатися індивідуально у залежності від клінічної ситуації та схеми лікування.
Втім, останні дослідження доводять, що тест HbA1c не може бути єдиним маркером глікемії. Його обмеженням є відсутність інформації про різкі зміни глікемії і гострі ускладнення, такі як гіпоглікемії. Тест HbA1c також не може визначити величину і частоту коливань рівня глюкози протягом дня і ночі. Більш того, деякі стани (анемія, гемоглобінопатії, дефіцит заліза і вагітність) можуть спотворювати вимірювання HbA1c.4 Тому для ефективного лікування важливо знати як HbA1c (як загальну картину стану людини з ЦД), так і дані в конкретні моменти життя людини (натще, після їжі, після фізичної активності).
Сьогодні у світовій практиці все більше говорять про ефективність Continuous Glucose Monitoring (СGM) — це безперервний контроль рівня глюкози у міжклітинній рідині за допомогою спеціального сенсора. Його називають методом майбутнього. Коли у пацієнта виникає проблема із регулярністю вимірювань, можливо є сенс поговорити з ним саме про встановлення СGM. У багатьох країнах переваги і корисність CGM тепер визнані національними та міжнародними медичними організаціями для осіб з інсулінозалежним ЦД і/або тих, що входять до групи ризику розвитку гіпоглікемії. Використання CGM дозволяє безпосередньо спостерігати глікемічні відхилення і денні профілі, які можуть дати інформацію про негайні терапевтичні рішення і/або зміну способу життя. CGM також дає можливість оцінювати варіабельність глюкози і визначати патерни гіпо- та гіперглікемії.5
 Питання 2. Розкажіть, за якою схемою ви зараз приймаєте препарати?
Питання 2. Розкажіть, за якою схемою ви зараз приймаєте препарати?
Це необхідно з’ясувати, аби перевірити, чи правильно пацієнт зрозумів попередні призначення і чи дійсно дотримується їх відповідно до рекомендацій лікаря. Адже за статистикою з 17 наявних хронічних захворювань діабет посідає друге місце (після психічних розладів) з низькою прихильністю до лікування, і є другою за значимістю причиною госпіталізації через недотримання режиму лікування.6 Найбільш розповсюдженою причиною «недисциплінованості» людей з діабетом виявляється те, що вони не мають глибокого розуміння про діабет і мало вірять в препарати та рекомендації лікарів. Зазвичай вони приймають ліки залежно від самопочуття, і це найбільш небезпечно.
Часом причини неправильного або несистематичного прийому призначених препаратів виглядають доволі дивно для лікаря. Але абсолютно правдоподібно для людини, яка до кінця не розуміє своєї відповідальності та можливих наслідків порушення алгоритму лікування діабету: «Я не приймаю інсулін адже боюся залежності та звикання», «Я хочу їсти стільки цукерок, скільки мені забажається, і роблю ін’єкцію, аби компенсувати з’їдені солодощі», «Я не знаю від чого приймати ліки в першу чергу: від діабету або від астми (гіпертонії, артриту тощо)», «Часом я так зайнятий проблемами своєї родини, що забуваю приймати ліки»…. Наскільки б менше було таких помилок, аби пацієнту просто одного разу розповіли про механізм дії препаратів та дохідливо роз’яснили, чому розвиваються ускладнення внаслідок недисциплінованості.
Є ще одна причина проблем з дотриманям лікування. Наприклад, людина дуже похилого віку не в змозі собі робити ін’єкцію, а часом навіть не здатна розрізнити препарати, або не має коштів аби продовжувати розпочату терапію. Не на краще, коли «корисні» поради щодо прийому тих чи інших ліків можуть надати фармацевти в аптеці. Тож на передній план виступає питання взаємодії лікаря з близькими та родичами пацієнта, індивідуальний підхід й так звана пацієнтоорієнтованість.
Але попри всю свою старанність пацієнт може елементарно «не засвоїти матеріал» або щось переплутати. Тому не зайве ще й ще раз ставити уточнюючі запитання та повторювати пройдене, враховуючи типи препаратів, що призначені, та заздалегідь передбачаючи можливі помилки.7
-
Інсулін під прийом їди (болюс)
Як правило, ці інсуліни слід приймати за 15-30 хвилин до початку прийому їжі, аналоги людського інсуліну можна вводити безпосередньо перед прийомом їжі. Крім того, деяким людям з гастропарезом може бути краще вводити інсулін під час їди або після їди через більш повільне перетравлення.
Помилка. Введення інсуліну після прийому їжі, окрім аналогів або замість інсуліну тривалої дії.
-
Інсулін середньої тривалості дії (людський інсулін НПХ)
Цей інсулін зазвичай вводиться у вигляді двох ін’єкцій на день, щоб допомогти контролювати рівень цукру в крові між прийомами їжі. На відміну від інсулінів тривалої дії, НПХ має певний «пік». Тому час введення дуже важливий.
Помилка. Введення інсуліну НПХ безпосередньо перед сном може значно збільшити ризик гіпоглікемії між 2 і 5 годинами ранку, коли пацієнт, ймовірно, спить.
Якщо НПХ застосовується двічі на день, ідеальний час для введення – вранці, за 30-60 хвилин до сніданку, а потім за 30-60 хвилин до вечері.
-
Агоністи рецептора GLP-1
В Україні зареєстрований ін’єкційний ліраглутид, який вводять щодня в будь-який час доби, не залежно від прийому їжі.
Помилки. Ін’єкції декілька разів на добу, самостійна зміна дози, пропуск ін’єкцій.
-
Сульфонілсечовина
Оскільки при прийомі сульфонілсечовини існує ризик гіпоглікемії, важливо приймати їх до або під час першого прийому їжі в день. Також важливо дотримуватися якомога більш регулярного графіка прийому їжі.
Помилка. Зміна часу прийому їжі або взагалі відмова від їжі.
-
Інгібітори НЗКТГ-2
Оскільки ці препарати викликають частіше сечовипускання, у пацієнта може розвинутися зневоднення.
Помилка. Недостатня кількість рідини при прийомі інгібітора НЗКТГ-2.
-
Ліки, що знижують рівень холестерину
Статини – це ліки, які знижують рівень холестерину в крові, блокуючи фермент в печінці, необхідний для вироблення холестерину. Американська діабетична асоціація рекомендує їх приймати більшості людей з діабетом, враховуючи вік та інші фактори ризику.
Помилка. Прийом препаратів з більш коротким періодом напіврозпаду краще перенести на вечір, оскільки дослідження показують більше зниження рівня ЛПНЩ в порівнянні з їх прийомом вранці.
Помилка. Вживання грейпфруту або грейпфрутового соку при прийомі.
Грейпфрут містить хімічну речовину, яка блокує дію ферменту CYP3A4, що запобігає розщепленню статинів. В результаті утворюється занадто багато статинів, що може привести до таких проблем, як міопатія або м’язові болі.
-
Ліки від артеріальної гіпертензії
Зазвичай ліки від АГ, які призначаються людям з діабетом, включають інгібітори АПФ, блокатори рецептора ангіотензин-2, блокатори кальцієвих каналів і тіазидні діуретики.
Помилки.
1) Використання замінника солі на основі калію, якщо пацієнт приймає інгібітор АПФ. Одним з побічних ефектів інгібіторів АПФ є підвищення рівня калію в крові.
2) Вживання грейпфруту або грейпфрутового соку при прийомі блокатору кальцієвих каналів. Грейпфрут і грейпфрутовий сік можуть взаємодіяти з деякими блокаторами кальцієвих каналів, викликаючи зниження частоти серцевих скорочень, головні болі і запаморочення.
3) Прийом НПЗП (нестероїдних протизапальних препаратів), якщо приймаються тіазидні діуретики. Діуретики знижують вміст води і натрію в організмі, що допомагає знизити кров’яний тиск. НПЗП можуть знизити діуретичний ефект ліків.
 Питання 3. Чи була втрата ваги, спрага, часті нічні сечовипускання за останній час?
Питання 3. Чи була втрата ваги, спрага, часті нічні сечовипускання за останній час?
З’ясувати це важливо в першу чергу тому, що ці симптоми можуть стати ознакою постійно (!) підвищеного рівня глюкози в крові (пацієнт же може цього не знати, якщо міряє цукри нерегулярно). Безумовно, особливу насторогу має викликати саме комплекс цих симптомів, адже причиною, зокрема, втрати ваги або частих нічних сечовипускань можуть бути й інші проблеми зі здоров’ям. Тож, аби впевнитися в тому, що «винуватцями» цих симптомів є саме хронічно високі цукри в крові пацієнта, не зайвим буде поставити йому й декілька додаткових запитань.
- Чи не відчуває Ви особливу перевтому? Адже втома і хронічна втома – різні речі. Незасвоєння глюкози і, як наслідок, її надлишок в крові стає причиною дефіциту енергії для організму. Зневоднення внаслідок порушення роботи нирок лише посилює почуття виснаження, яке не минає навіть після відпочинку або прийому їжі.8
- Чи не помітили Ви, що ваші ясна опухлі та запалені? Внаслідок підвищеного цукру в крові та порушення кровообігу у м’яких тканинах ротової порожнини зменшується слиновиділення та росте кількість патогенних організмів. Так виникає підвищений ризик інфекцій, набряку або скупчення гнию в яснах.9
- Чи не з’явилося у Вас поколювання в кінцівках, пальцях рук або ніг? Нейропатія, зміна чутливості в кінцівках, пальцях рук або ніг може розвиватися при хронічній гіперглікемії За даними Національного інституту діабету, хвороб органів травлення і нирок, від 60 до 70 % людей з діабетом страждають тією або іншою формою нейропатії.10
 Питання 4. Чи відчуваєте ви труднощі при виконанні ін’єкції?
Питання 4. Чи відчуваєте ви труднощі при виконанні ін’єкції?
Саме труднощі при здійсненні ін’єкцій інсуліну можуть призвести до того, що пацієнт починає пропускати маніпуляції чи робити їх нерегулярно або неправильно, що також впливає на показники глікемії. Лікарям, зокрема, відомі випадки, коли при неправильному використанні інсулінової шприц-ручки пацієнт взагалі не отримував інсулін, або використовував звичайний шприц чи неправильний інсуліновий шприц (U40 замість U100) і вводив набагато більшу дозу препарату. Крім того, коли за допомогою опитувальника за методикою ін’єкцій інсуліну, розробленого вченими-медиками з Фармацевтичного коледжу Університету Оклахоми, США, були виявлені помилки введення, то на питання, чому сталися ці помилки, багато пацієнтів відповіли, що не пам’ятають, як навчилися вводити інсулін.11
Часом пацієнти бувають не в змозі фізично вводити інсулін із флакону через обмеженість рухливості пальців після інсульту, тремор або через поганий зір. У такому випадку слід порадити пацієнту отримувати інсулін за допомогою попередньо заповненої шприц-ручки. Багатоцентрове рандомізоване контрольоване 12-тижневе обсерваційне дослідження – EGIDA II (Education і GensuPen In Diabetology II) серед 4513 пацієнтів з діабетом 2-го типу, що лікувалися інсуліном в амбулаторних діабетологічних клініках Польщі, показало, що правильний вибір ручки і навчання пацієнта можуть привести до поліпшення техніки ін’єкцій інсуліну, більш високого задоволення пацієнтів і до кращого глікемічного контролю.12
 Питання 5. Чи відчуваєте Ви симптоми гіпоглікемії? Як ви розпізнаєте її?
Питання 5. Чи відчуваєте Ви симптоми гіпоглікемії? Як ви розпізнаєте її?
Без сумніву, попередити гіпоглікемію – менш травматично, ніж гасити її «вибух» та наслідки. Це розуміють лікарі, стверджуючи, що епізоди гіпоглікемії, які повторюються частіше, пов’язані з великим погіршенням стану здоров’я та часом шестикратним (!) зростанням ризику тяжких гіпоглікемій, котрі можуть призвести до летальних випадків. Ситуація драматизується ще й тим, що пацієнти часто стикаються із прихованими гіпоглікеміями.13
Якщо про основні симптоми гіпоглікемії – інформація зрозуміла та доступна, то до діагностування нічних гіпоглікемій варто поставитися більш уважно. Адже більшість з них протікає безсимптомно через порушення контррегуляторної гормональної реакції у зв’язку з більш низькою інтенсивністю показників гіпоглікемічних симптомів.14 При цьому сон послаблює нейроендокринні захисні механізми проти гіпоглікемії та може викликати фатальну сердечну аритмію.15 Дослідження з використанням безперервного моніторингу глюкози (CGM) виявило нерозпізнану гіпоглікемію у 60% пацієнтів, причому 73,7% епізодів виникають саме вночі. І все ж нічну гіпоглікемію можна «впіймати», якщо пацієнт скаржиться, що саме після сну (!) він відчуває занепад сил, головний біль, хронічну втому або часті зміни настрою протягом дня. Щодо дітей, то вночі під час нападів гіпоглікемії в них можуть статися судоми або енурез.17
Цифровий помічник для людей з діабетом
Вчені Кембриджського університету створили безкоштовний додаток для мобільного телефону для регулярного моніторингу рівня глюкози у людей з діабетом. Вони використовують методи комп’ютерного зору для зчитування і запису рівнів глікемії, часу і дати, які відображаються в типовому тесті, через камеру мобільного телефону. Користувачі просто роблять знімок свого глюкометра, і результати автоматично зчитуються і записуються, що значно спрощує моніторинг рівня глюкози в крові і не потребує введення даних вручну. Це особливо актуально для людей з ослабленим зором, адже діабет часто дає ускладнення саме на очі. Працює з будь-якими типами глюкометрів і вимагає підключення до інтернету або Bluetooth.
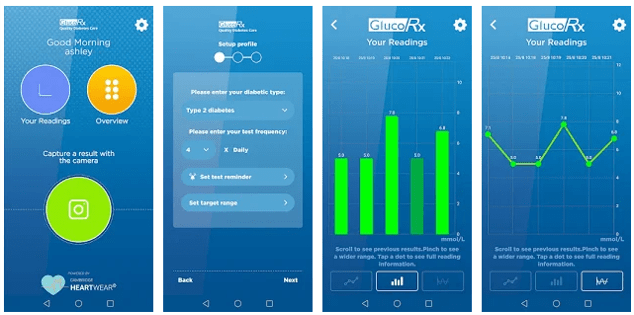
Додаток став результатом співпраці з британською компанією з тестування глюкози GlucoRx і має назву GlucoRx Vision, а також доступний в Apple App Store і Google Play Store. В одного з його розробників доктора Джеймс Чарльз була й особиста зацікавленість у розробці – він має діабет 1 типу, і йому необхідно вимірювати до десяти показників глюкози в день аби визначити, скільки інсуліну йому потрібно для регулювання рівня глюкози в крові. Розробники сподіваються, що це рішення буде доступним для всіх більш ніж 250 000 пацієнтів Британії. Сподіваємося, настане час, коли додатком скористуються і українці з діабетом.