Вопрос 1. Когда вы проверяете уровень глюкозы в крови?
Вопрос 1. Когда вы проверяете уровень глюкозы в крови?
Очень важно выяснить, действительно ли пациент контролирует уровень глюкозы в крови каждый день. В Консенсусе Американской диабетической ассоциации (ADA) при рассмотрении влияния гликемического контроля на осложнение диабета акцентируют внимание на важности самоконтроля пациентов для эффективной терапии. Только с помощью регулярных измерений пациентами своей гликемии можно оценить индивидуальную реакцию на лечение и понять, достигаются ли гликемические цели, а также предупредить гипогликемию, изменить рацион или физические нагрузки. Для врача же результаты регулярного самоконтроля глюкозы очень полезны для коррекции назначения лекарств и доз. А не интересно ли понимать, как влияет на гликемию, например, стресс или болезнь? 1 И даже работа за компьютером!
Магда Хавас, профессор Трентского Университета Канады уже много лет изучает влияние разных излучений на организм. Она, в частности, преследовала цель доказать, что компьютер негативно влияет на уровень глюкозы в крови. Марга приводит пример 51-летнего мужчины с диабетом 2-го типа без лечения, принявшего участие в ее экспериментах. Он измерял свои сахара во время работы за ПК и зафиксировал повышение их уровня, а также мгновенное падение на 0,11 ммоль/л, как только он вставал из-за компьютера. 2
Поэтому, по решению врача, измерять гликемию при диабете 1-го типа может потребоваться от 4 до 10 раз в сутки (перед едой и перекусами, до и после тренировки, перед сном, а иногда ночью, чаще – во время болезни, при изменении расписания дня и при приеме новых препаратов). Пациентам с диабетом 2-го типа рекомендован мониторинг сахаров несколько раз в день в зависимости от вида используемого инсулина или таблетированных препаратов. Измерение обычно рекомендуется натощак, после еды и перед сном, если пациент делает несколько инъекций инсулина в день. Если используется только инсулин длительного действия, может потребоваться измерение только натощак перед завтраком и ужином. 3
Да, конечно, со своей стороны врач должен назначать различные дополнительные исследования и, в первую очередь, гликированный гемоглобин, HbA1C, который считается «золотым стандартом» планового ведения диа-пациента и ключевым маркером развития долгосрочных диа-осложнений у людей с диабетом типа 1 и 2. Кроме того, HbA1C также используется в качестве первичной конечной точки для множества исследований. Таким образом, врач измеряет среднюю гликемию за предыдущие 3 месяца, что дает ему возможность определить эффективность лечения и достижения метаболического контроля. Частота тестирования должна определяться индивидуально в зависимости от клинической ситуации и схемы лечения.
Впрочем, последние исследования доказывают, что тест HbA1c не может являться единственным маркером гликемии. Его ограничением является отсутствие информации о резких изменениях гликемии и острых осложнениях, таких как гипогликемия. Тест HbA1c также не может определить величину и частоту колебаний уровня глюкозы в течение дня и ночи. Более того, некоторые состояния (анемия, гемоглобинопатия, дефицит железа и беременность) могут искажать измерения HbA1c. 4 Поэтому для эффективного лечения важно знать как HbA1c (как общую картину состояния человека с СД), так и данные в конкретные моменты жизни человека (натощак, после еды, после физической активности).
Сегодня в мировой практике все больше говорят об эффективности Continuous Glucose Monitoring (СGM) – это непрерывный контроль уровня глюкозы в межклеточной жидкости с помощью специального сенсора. Его называют способом будущего. Когда у пациента возникает проблема с регулярностью измерений, возможно смысл поговорить с ним именно об установлении СGM. Во многих странах преимущества и полезность CGM теперь признаны национальными и международными медицинскими организациями для лиц с инсулинозависимым СД и/или входящих в группу риска развития гипогликемии. Использование CGM позволяет непосредственно наблюдать гликемические отклонения и дневные профили, которые могут дать информацию о немедленных терапевтических решениях и/или изменении образа жизни. CGM также позволяет оценивать вариабельность глюкозы и определять паттерны гипо- и гипергликемии. 5
 Вопрос 2. Расскажите, по какой схеме вы принимаете препараты?
Вопрос 2. Расскажите, по какой схеме вы принимаете препараты?
Это необходимо выяснить, чтобы проверить, правильно ли пациент понял предыдущие назначения и действительно ли соблюдает их в соответствии с рекомендациями врача. Ведь по статистике из 17 имеющихся хронических заболеваний диабет занимает второе место (после психических расстройств) с низкой приверженностью лечению , и является второй по значимости причиной госпитализации из-за несоблюдения режима лечения.6 Наиболее распространенной причиной «недисциплинированности» людей с диабетом оказывается то, что они не имеют глубокого понимания диабета и мало верят в препараты и рекомендации врачей. Обычно они принимают лекарство в зависимости от самочувствия, и это наиболее опасно.
Иногда причины неправильного или несистематического приема назначенных препаратов выглядят довольно странно для врача. Но абсолютно правдоподобно для человека, который до конца не понимает своей ответственности и возможных последствий нарушения алгоритма лечения диабета: «Я не принимаю инсулин, потому что боюсь зависимости и привыкания», «Я хочу есть столько конфет, сколько мне захочется, и делаю инъекцию, чтобы компенсировать съеденные сладости», «Я не знаю от чего принимать лекарства в первую очередь: от диабета или от астмы (гипертонии, артрита и т.п.)», «Иногда я так занят проблемами своей семьи, что забываю принимать лекарства»… . Насколько меньше было таких ошибок, чтобы пациенту просто однажды рассказали о механизме действия препаратов и доходчиво разъяснили, почему развиваются осложнения вследствие недисциплинированности.
Есть еще одна причина проблем с соблюдением лечения. Например, человек пожилого возраста не в состоянии себе делать инъекцию, а иногда даже не способен различить препараты, или не имеет средств, чтобы продолжать начатую терапию. Не к лучшему, когда «полезные» советы по приему того или иного лекарства могут предоставить фармацевты в аптеке. На передний план выступает вопрос взаимодействия врача с близкими и родственниками пациента, индивидуальный подход и так называемая пациентоориентированность.
Но при всем своем усердии пациент может элементарно «не усвоить материал» или что-то перепутать. Поэтому нелишне еще и еще раз задавать уточняющие вопросы и повторять пройденный, учитывая типы препаратов, которые назначены, и заранее предполагая возможные ошибки. 7
-
Инсулин под прием еды (болюс)
Как правило, эти инсулины следует принимать за 15-30 минут до начала еды, аналоги человеческого инсулина можно вводить непосредственно перед едой. Кроме того, некоторым людям с гастропарезом может быть лучше вводить инсулин во время еды или после еды из-за более медленного переваривания.
Ошибка . Введение инсулина после еды, кроме аналогов или вместо инсулина длительного действия.
-
Инсулин средней продолжительности действия (человеческий инсулин НПХ)
Этот инсулин обычно вводится в виде двух инъекций в день, чтобы помочь контролировать уровень сахара в крови между едой. В отличие от инсулинов длительного действия НПХ имеет определенный «пик». Поэтому время введения очень важно.
Ошибка . Введение инсулина НПХ непосредственно перед сном может значительно увеличить риск гипогликемии между 2 и 5 ч утра, когда пациент, вероятно, спит.
Если НПХ применяется дважды в день, идеальное время для введения – утром за 30-60 минут до завтрака, а затем за 30-60 минут до ужина.
-
Агонисты рецептора GLP-1
В Украине зарегистрирован инъекционный лираглутид, который вводят каждый день в любое время суток, независимо от приема пищи.
Ошибки . Инъекции несколько раз в сутки, самостоятельное изменение дозы, пропуск инъекций.
-
Сульфонилмочевина
Поскольку при приеме сульфонилмочевины существует риск гипогликемии, важно принимать их до или во время первого еды в день. Также важно соблюдать как можно более регулярный график приема пищи.
Ошибка . Смена времени приема пищи или вообще отказ от еды.
-
Ингибиторы НЗКТГ-2
Поскольку эти препараты вызывают чаще мочеиспускание, у пациента может развиться обезвоживание.
Ошибка . Недостаточное количество жидкости при приеме ингибитора НЗКТГ-2.
-
Лекарство, снижающее уровень холестерина
Статины – это лекарство, которое снижает уровень холестерина в крови, блокируя фермент в печени, необходимый для выработки холестерина. Американская диабетическая ассоциация рекомендует их принимать большинству людей с диабетом, учитывая возраст и другие факторы риска.
Ошибка . Прием препаратов с более коротким периодом полураспада лучше перенести на вечер, поскольку исследования показывают большее снижение уровня ЛПНП по сравнению с их приемом утром.
Ошибка . Употребление грейпфрута или грейпфрутового сока при приеме.
Грейпфрут содержит химическое вещество, которое блокирует действие фермента CYP3A4, что предотвращает расщепление статинов. В результате образуется слишком много статинов, что может привести к таким проблемам как миопатия или мышечные боли.
-
Лекарство от артериальной гипертензии
Обычно лекарства от АГ, которые назначаются людям с диабетом, включают ингибиторы АПФ, блокаторы рецептора ангиотензин-2, блокаторы кальциевых каналов и тиазидные диуретики.
Ошибки .
1) Использование заменителя соли на основе калия, если пациент принимает ингибитор АПФ. Одним из побочных эффектов ингибиторов АПФ является повышение уровня калия в крови.
2) Употребление грейпфрута или грейпфрутового сока при приеме блокатора кальциевых каналов. Грейпфрут и грейпфрутовый сок могут взаимодействовать с некоторыми блокаторами кальциевых каналов, вызывая понижение частоты сердечных сокращений, головные боли и головокружение.
3) Прием НПВП (нестероидных противовоспалительных препаратов), если принимаются тиазидные диуретики. Диуретики снижают содержание воды и натрия в организме, что помогает снизить кровяное давление. НПВП могут снизить диуретический эффект лекарства.
 Вопрос 3. Была ли потеря веса, жажда, частые ночные мочеиспускания за последнее время?
Вопрос 3. Была ли потеря веса, жажда, частые ночные мочеиспускания за последнее время?
Выяснить это важно в первую очередь потому, что эти симптомы могут стать признаком постоянно(!) повышенного уровня глюкозы в крови (пациент же может этого не знать, если меряет сахара нерегулярно). Безусловно, особое внимание должно вызывать именно комплекс этих симптомов, ведь причиной, в частности, потери веса или частых ночных мочеиспусканий могут быть и другие проблемы со здоровьем. Чтобы убедиться в том, что «виновниками» этих симптомов являются именно хронически высокие сахара в крови пациента, не лишним будет задать ему и несколько дополнительных вопросов.
- Не испытываете ли Вы особое переутомление ? Ведь усталость и хроническая усталость – разные вещи. Неусвоение глюкозы и как следствие ее избыток в крови становится причиной дефицита энергии для организма. Обезвоживание вследствие нарушения работы почек лишь усиливает чувство истощения, которое не проходит даже после отдыха или еды. 8
- Не заметили ли вы, что ваши ясные опухшие и воспаленные? В результате повышенного сахара в крови и нарушения кровообращения в мягких тканях полости рта уменьшается слюноотделение и растет количество патогенных организмов. Так возникает повышенный риск инфекций, отека или скопления гния в деснах. 9
- Не появилось ли у Вас покалывание в конечностях, пальцах рук или ног? Нейропатия, изменение чувствительности в конечностях, пальцах рук или ног может развиваться при хронической гипергликемии. По данным Национального института диабета, болезней органов пищеварения и почек, от 60 до 70% людей с диабетом страдают той или иной формой нейропатии.10
 Вопрос 4. Испытываете ли вы трудности при выполнении инъекции?
Вопрос 4. Испытываете ли вы трудности при выполнении инъекции?
Именно трудности при осуществлении инъекций инсулина могут привести к тому, что пациент начинает пропускать манипуляции или делать их нерегулярно или неправильно, что также влияет на показатели гликемии. Врачам, в частности, известны случаи, когда при неправильном использовании инсулиновой шприц-ручки пациент вообще не получал инсулин или использовал обычный шприц или неправильный инсулиновый шприц (U40 вместо U100) и вводил гораздо большую дозу препарата. Кроме того, когда с помощью опросника по методике инъекций инсулина, разработанного учеными-медиками из Фармацевтического колледжа Университета Оклахомы, США, были обнаружены ошибки введения, то на вопрос, почему произошли эти ошибки, многие пациенты ответили, что не помнят, как научились вводить инсулин. 11
Иногда пациенты бывают не в состоянии физически вводить инсулин из флакона из-за ограниченности подвижности пальцев после инсульта, тремора или из-за плохого зрения. В таком случае следует посоветовать пациенту получать инсулин с помощью заполненной шприц-ручки. Многоцентровое рандомизированное контролируемое 12-недельное обсервационное исследование – EGIDA II (Education и GensuPen In Diabetology II) среди 4513 пациентов с диабетом 2-го типа, лечившихся инсулином в амбулаторных диабетологических клиниках Польши, показало, что правильный выбор ручки улучшение техники инъекций инсулина, более высокого удовлетворения пациентов и лучшего гликемического контроля.12
 Вопрос 5. Чувствуете ли Вы симптомы гипогликемии? Как вы узнаете ее?
Вопрос 5. Чувствуете ли Вы симптомы гипогликемии? Как вы узнаете ее?
Без сомнения, предупредить гипогликемию менее травматично, чем гасить ее «взрыв» и последствия. Это понимают врачи, утверждая, что чаще повторяющиеся эпизоды гипогликемии связаны с большим ухудшением состояния здоровья и иногда шестикратным (!) ростом риска тяжелых гипогликемий, которые могут привести к летальным случаям. Ситуация драматизируется еще и тем, что пациенты часто сталкиваются со скрытыми гипогликемиями. 13
Если об основных симптомах гипогликемии информация понятна и доступна, то к диагностированию ночных гипогликемий следует отнестись более внимательно. Ведь большинство из них протекают бессимптомно из-за нарушения контррегуляторной гормональной реакции в связи с более низкой интенсивностью показателей гипогликемических симптомов.14 При этом сон ослабляет нейроэндокринные защитные механизмы против гипогликемии и может вызвать роковую сердечную аритмию.15 Исследование с использованием непрерывного мониторинга глюкозы (CGM) выявило нераспознанную гипогликемию у 60% пациентов, причем 73,7% эпизодов возникают именно ночью. И все же ночную гипогликемию можно «поймать», если пациент жалуется, что именно после сна (!) он испытывает упадок сил, головные боли, хроническую усталость или частые изменения настроения в течение дня. Что касается детей, то ночью во время приступов гипогликемии у них могут произойти судороги или энурез. 17
Цифровой помощник для людей с диабетом
Ученые Кембриджского университета создали бесплатное приложение для мобильного телефона для регулярного мониторинга уровня глюкозы у людей с диабетом. Они используют методы компьютерного зрения для считывания и записи уровней гликемии, времени и даты, отображаемые в типичном тесте через камеру мобильного телефона. Пользователи просто снимают свой глюкометр, и результаты автоматически считываются и записываются, что значительно упрощает мониторинг уровня глюкозы в крови и не требует ввода данных вручную. Это особенно актуально для людей с ослабленным зрением, ведь диабет часто дает осложнения прямо на глаза. Работает с любыми типами глюкометров и требует подключения к Интернету или Bluetooth.
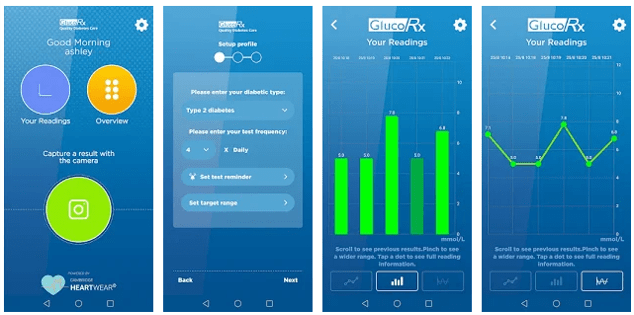
Приложение стало результатом сотрудничества с британской компанией по тестированию глюкозы GlucoRx и называется GlucoRx Vision , а также доступно в Apple App Store и Google Play Store . У одного из его разработчиков доктора Джеймса Чарльза была и личная заинтересованность в разработке – он имеет диабет 1 типа, и ему необходимо измерять до десяти показателей глюкозы в день, чтобы определить, сколько инсулина ему нужно для регулирования уровня глюкозы в крови. Разработчики надеются, что это решение будет доступно всем более чем 250 000 пациентам Британии. Надеемся, придет время, когда приложением воспользуются и украинцы с диабетом.